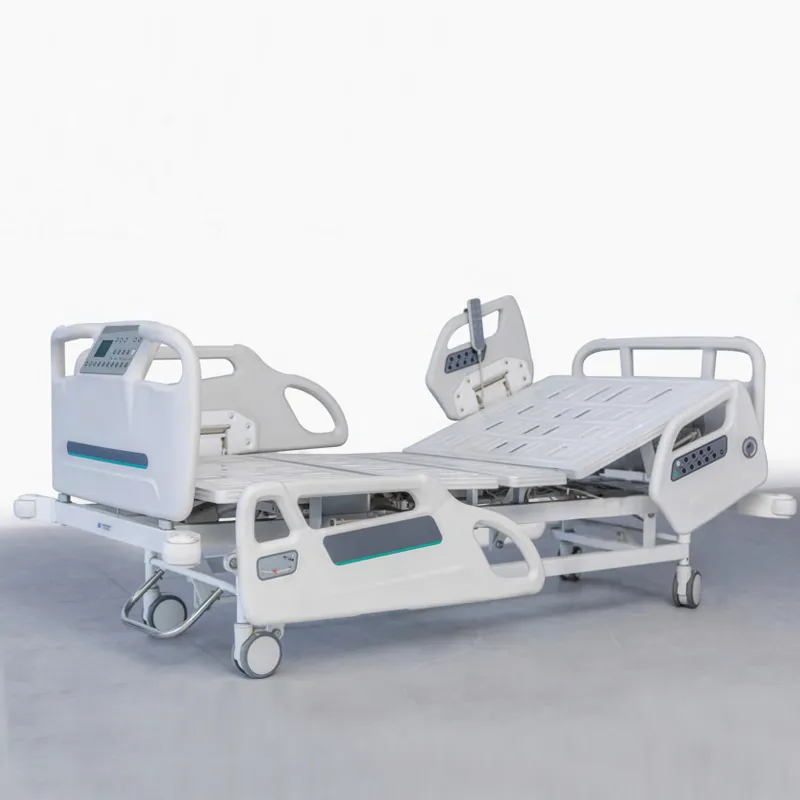
Warum die Bedienfreundlichkeit elektrischer Krankenhausbetten entscheidend ist
Wie einfach elektrische Krankenhausbetten zu bedienen sind, macht einen echten Unterschied sowohl für Patienten als auch für Pflegekräfte. Menschen mit eingeschränkter Mobilität – etwa aufgrund von Erkrankungen wie ALS oder Parkinson – profitieren stark von einfachen Bediensystemen, die es ihnen ermöglichen, ihre Lage eigenständig anzupassen. Laut einigen Rehabilitationsstudien reduziert diese Selbstständigkeit das Sturzrisiko bei Lagerungswechseln um rund ein Drittel. Patienten fühlen sich respektierter, wenn sie sich selbst bewegen können; zudem trägt dies zur Vorbeugung von Druckgeschwüren bei. Die Vorteile gehen jedoch über die Patienten hinaus: Pflegekräfte wie Krankenschwestern und andere Mitarbeiter belasten ihren Körper deutlich weniger bei der Arbeit mit diesen Betten. Eine aktuelle Studie des Ergonomie-Sicherheitsrats ergab, dass Pflegekräfte bei der Handhabung elektrischer Betten rund 41 Prozent weniger Rücken- und Muskelverletzungen erleiden als bei herkömmlichen manuellen Modellen.
Im Notfall ermöglicht die einfache Funktionalität eine schnelle Bettlagerung, ohne kognitive Überlastung. Integrierte Batterie-Notstromsysteme – unverzichtbar bei Stromausfällen – stärken die Zuverlässigkeit zusätzlich. Letztlich verbindet ein nahtloses Bedienkonzept klinische Ergebnisse mit einer menschenzentrierten Gestaltung: Sie verringern die Ermüdung des Personals, beschleunigen die Reaktionszeiten und stärken hilfebedürftige Patienten durch selbstbestimmten Komfort.
Wesentliche Aspekte der Benutzerfreundlichkeit bei elektrischen Krankenhausbett-Steuerungen
Physisches Schnittstellendesign für unterschiedliche Nutzer
Die Bedienungselemente für Krankenhausbetten müssen für Menschen mit den unterschiedlichsten körperlichen Einschränkungen funktionieren. Große, optisch hervorstechende Tasten, die bei Betätigung ein haptisches oder akustisches Feedback geben, unterstützen Personen mit eingeschränktem Sehvermögen, zittrigen Händen oder arthritischen Gelenken – Probleme, mit denen viele Senioren und Menschen mit neurologischen Erkrankungen täglich zu kämpfen haben. Die Neigung der Bedienoberfläche ist so gestaltet, dass wichtige Funktionen wie das sofortige Stoppen im Notfall oder die Höhenverstellung des Bettes leicht erreichbar sind – unabhängig davon, ob die Person aufrecht sitzt oder flach liegt. Die Oberflächen dieser Bedienelemente dürfen sich nicht versehentlich verschieben, und sie müssen einer ständigen Reinigung standhalten, ohne dabei zu beschädigen. Wir konnten feststellen, dass einfachere Schnittstellen mit weniger Tasten die Fehlerquote während der Bedienung um rund vierzig Prozent senken im Vergleich zu komplexen Systemen mit zahlreichen Optionen, die ohnehin kaum genutzt werden.
Intuitive Steuerungslogik und geringe kognitive Belastung
Ein gutes Design reduziert tatsächlich stark, wie viel jemand über das, was er tut, nachdenken muss – indem es Dinge so funktionieren lässt, wie es die Nutzer erwarten. Nehmen Sie beispielsweise die Einzeltasten für grundlegende Bewegungen wie das Anheben der Rückenlehne oder die Verstellung der Beinstütze: Diese funktionieren tatsächlich besser als komplizierte Menüsysteme, insbesondere bei Menschen, die möglicherweise unter Gedächtnisproblemen oder Konzentrationsschwierigkeiten leiden. Statt Wörter zu lesen, zeigen universelle Symbole an, was jede Taste bewirkt (beispielsweise bedeutet ein nach oben zeigender Pfeil „anheben“, während ein Quadrat „stopp“ signalisiert). Wenn Funktionen visuell zusammengefasst sind, wird alles auf einen Blick leichter überschaubar. Das System gibt zudem akustische Signale aus, sobald etwas geschieht, sodass die Nutzer wissen, dass ihr Befehl empfangen wurde; außerdem verfügt es über eine automatische Rückkehrfunktion nach einer voreingestellten Zeit, die unbeabsichtigte Änderungen verhindert. Medizintechnik, bei der zur Durchführung von Einstellungen nur ein oder zwei Schritte erforderlich sind, bedeutet, dass Patienten weniger ständig auf die Hilfe von Pflegekräften angewiesen sind – was für die Aufrechterhaltung ihrer Selbstständigkeit von großer Bedeutung ist.
Zuverlässige Fernfunktion für die Selbstständigkeit von Patienten
Drahtlose Anhänger gewähren Patienten mehr Freiheit als nur am Bett zu bleiben. Diese Geräte arbeiten zuverlässig im 2,4-GHz-Frequenzbereich und halten auch dann ein starkes Signal aufrecht, wenn sie bis zu 4,5 Meter entfernt unter Decken verstaut sind. Sie halten mindestens drei Tage mit einer einzigen Ladung durch und warnen die Nutzer bei niedrigem Ladezustand, sodass keine unerwarteten Ausfälle auftreten. Die Tasten leuchten nachts zur einfachen Bedienung auf; zudem verhindern spezielle Sperrfunktionen unbeabsichtigte Änderungen der Einstellungen. Krankenhausmitarbeiter haben zudem eine bemerkenswerte Beobachtung gemacht: Wenn diese Fernbedienungen ordnungsgemäß funktionieren und schnell reagieren, bitten Patienten etwa 30 % seltener um Hilfe. Das bedeutet weniger Störungen während Ruhephasen und reduziert letztlich das Risiko, jene schmerzhaften Druckgeschwüre zu entwickeln, die wir alle vermeiden möchten.
Praxisnahe Validierung: Nutzbarkeitstests mit klinisch vulnerablen Nutzern
ALS- und Parkinson-Patienten nutzen elektrische Krankenhausbetten eigenständig
Patienten mit Amyotropher Lateralsklerose (ALS) und Parkinson-Krankheit stehen vor fortschreitenden Herausforderungen bei der motorischen Kontrolle, wodurch die eigenständige Nutzung von Geräten außerordentlich erschwert wird. Usability-Tests mit diesen Patientengruppen zeigen deutlich, was funktioniert – und warum:
- Schnittstellen mit hohem Kontrast und großen Tasten reduzieren Fehler um 40 % bei Nutzern mit Tremor
- Eine sequenzielle Steuerungslogik (ca. drei Schritte pro Funktion) ermöglicht es 87 % der ALS-Patienten, Betten nach kurzer Einarbeitung eigenständig zu bedienen
- Die Platzierung des Anhängers innerhalb eines Abstands von 15 Zoll (ca. 38 cm) von der Ruheposition der Hand vermeidet Belastungen bei routinemäßigen Einstellungen
Laut einer kürzlich durchgeführten Rehabilitationsstudie aus dem Jahr 2023 konnten Menschen mit Morbus Parkinson Anpassungen mithilfe sprachgesteuerter Systeme etwa 25 Prozent schneller vornehmen als mit herkömmlichen manuellen Steuerungen. Die Forscher stellten zudem etwas Interessantes fest: Unabhängig davon, zu welcher Gruppe eine Person gehörte, verbrachten Pflegekräfte dank dieser vereinfachten Schnittstellen täglich rund zwei Stunden und 40 Minuten weniger mit Interventionen. Klinisch überwacht gelang es fast acht von zehn Teilnehmern mit Stadium-III-Parkinson-Krankheit, drei wichtige Aufgaben vollständig eigenständig zu bewältigen. Dazu gehörten die sichere Einstellung der Betthöhe für Transfers, das Einnehmen der Trendelenburg-Lage sowie die Auslösung der Notfall-Flachstellung bei Bedarf.
Diese Erkenntnisse bestätigen, dass eine gezielte Steuerungskonzeption nicht nur gesetzliche Anforderungen erfüllt – sie verwandelt elektrische Krankenhausbetten von potenziellen Hindernissen in Instrumente einer würdevollen, selbstbestimmten Pflege.
Branchenstandards versus praktische Barrierefreiheit bei elektrischen Krankenhausbetten
Regulatorische Standards wie ISO 60601-2-52 gewährleisten technische Sicherheit – übersehen jedoch häufig reale Zugänglichkeitslücken im Alltag. Zwar legen sie Grenzwerte für die erforderliche Tastenkraft fest (z. B. ca. 3,5 Newton), berücksichtigen aber selten Patienten, deren Griffkraft aufgrund von rheumatoider Arthritis oder fortgeschrittener neurodegenerativer Erkrankungen unter 40 % des Ausgangswerts liegt. Das Ergebnis ist:
- „Zertifizierte“ Schnittstellen können für Patienten mit neurodegenerativen Erkrankungen funktional nach wie vor unzugänglich bleiben
- Pflegekräfte deaktivieren häufig Fernfunktionen aufgrund verwirrender Menühierarchien
- Gesundheitseinrichtungen investieren in technisch konforme Betten, die unbeabsichtigt die Autonomie der Patienten beeinträchtigen
Wahre Zugänglichkeit am Krankenbett erfordert mehr als nur die Erfüllung einer Prüfliste. Sie setzt ein universelles Design voraus: taktil wahrnehmbares Feedback, sprachgesteuerte Übersteuerungsmöglichkeiten sowie steuerungsoptimierte Bedienelementanordnung, die sich an der Körperhaltung orientiert. Ohne diesen Paradigmenwechsel läuft Standardisierung Gefahr, zur bloßen Fassade zu werden – eine Fassade, die Ausschluss statt Teilhabe in akuten und häuslichen Versorgungsszenarien perpetuiert.
Inhaltsverzeichnis
- Warum die Bedienfreundlichkeit elektrischer Krankenhausbetten entscheidend ist
- Wesentliche Aspekte der Benutzerfreundlichkeit bei elektrischen Krankenhausbett-Steuerungen
- Praxisnahe Validierung: Nutzbarkeitstests mit klinisch vulnerablen Nutzern
- Branchenstandards versus praktische Barrierefreiheit bei elektrischen Krankenhausbetten